Jak leczymy chorobę zwyrodnieniowa stawów?
Taktyka leczenia
Leczenie powinno być kompleksowe i zindywidualizowane. Wszystkie międzynarodowe towarzystwa medyczne w swych rekomendacjach wskazują na konieczność łączenie interwencji niefarmakologicznych z farmakologicznymi9,10 ,11.
Decyzja o wyborze określonego rodzaju leczenia powinna zależeć od rodzaju i stopnia zaawansowania choroby oraz chorób współistniejących. Należy przy tej okazji podkreślić, wbrew oczekiwaniu wielu, że nie ma jednego, dobrego leku lub metody leczenia, która byłaby najlepsza w leczeniu ChZS. Sukces leczenia osiągniemy, jeżeli połączymy możliwe interwencje zarówno niefarmakologiczne, koncentrujące się na modyfikacji czynników ryzyka zależnych od pacjenta z odpowiednią terapią farmakologiczną.
Opisując tą sytuację, często posługuję się porównaniem do układanki puzzle, Sukces – czyli skuteczny efekt leczenia uzyskamy dopiero po połączeniu wszystkich elementów w całość, obrazek układanki pojawi się, gdy połączymy wszystkie elementy. (Zdjęcie 3.)
Jak już wskazałem, powodzenie w leczeniu można uzyskać tylko poprzez kompleksowe połączenie leczenia niefarmakologicznego i farmakologicznego. Niestety, bardzo często postępowanie niefarmakologiczne jest bagatelizowane lub wręcz pomijane12,13.Wiekszość z chorych oczekuje wdrożenia skutecznego leczenie farmakologicznego lub chirurgicznego, lekceważąc skalę korzyści wynikających ze zmiany stylu życia. Bardzo dobrze opisuję tą sytuacje obrazek. Zdjęcie 4.
Niefarmakologiczne postępowanie w ChZS
Na leczenie niefarmakologiczne składa się:
1. Edukacja pacjenta.
2. Przywrócenie i zachowanie prawidłowej masa ciała.
3. Wdrożenie w praktykę aktywności ruchowej. Utrzymanie zakresu ruchów w stawie, odbudowa siły mięśniowej, elastyczności tkanek miękkich, wpływa na funkcje narządu ruchu i zmniejsza natężenie bólu.
4. Interwencje fizykalne, terapia manualna, fizykoterapia
5. Zaopatrzenie ortopedyczne.
Edukacja pacjenta
W mojej ocenie edukacja pacjenta jest niezwykle istotnym element terapii. Ważne jest, by przekazać istotę problemu pacjentowi, że choroba jest przewlekła, postępująca i nie znamy jej leczenia przyczynowego. Celem leczenia jest poprawa komfortu i jakości życia z jednoczesnym, wskazaniem, że nie możemy odwrócić przebiegu choroby. W naszych możliwościach znajduje się na szczęście możliwość spowolnienia jej przebiegu i w rezultacie umożliwienie w miarę normalnego funkcjonowania, w tym również umiarkowaną aktywność sportową. Pacjentowi należy wytłumaczyć, że modyfikacja czynników ryzyka zależnych od niego jest bardzo silnym argumentem w poprawie, niejednokrotnie przewyższającym leczenie farmakologiczne
.
Tabela 1.
| Niemodyfikowalne czynniki ryzyka rozwoju choroby zwyrodnieniowej stawów |
| Wiek > 50 roku życia |
| Predyspozycja genetyczna, wywiad rodzinny |
| Płeć żeńska w okresie postmenopauzalnym |
| Wcześniejsze przebyte choroby stawu, urazy, operacje |
| Modyfikowalne czynniki ryzyka rozwoju choroby zwyrodnieniowej stawów |
| Nadwaga i otyłość |
| Uwarunkowania biomechaniczne (płaskostopie, szpotawość kolan, skośne ustawienie miednicy) |
| Niedomoga mięśni stabilizujących, mięśni posturalnych, słaba propiocepcja, predyspozycja do urazów |
| Warunki pracy, praca fizyczna, stojąca |
Tabela 1. Modyfikowalne i niemodyfikowalne czynniki ryzyka rozwoju ChZS.
Masa ciała
Temat masy ciała jest bardzo często poruszany w kontekście ChZS i wiem jak bardzo drażliwy jest to temat. Gdy zgłasza się pacjent z bólem, a lekarz na wstępie opowiada mu o jego wadze. Znam opinie pacjentów, czy to jest jedyna pomoc co może mi pan zaproponować? Dlatego trzeba w tym temacie być bardzo delikatnym szczególnie w odniesieniu do kobiet. By jednak przekonać Czytelników jak niezmiernie istotny jest element leczenia, posłużę się badaniami naukowymi:
- Ryzyko ChZS u pacjentów otyłych (BMI > 30 kg/m2), mierzone współczynnikami zapadalności, wynosi do 4,20 u mężczyzn i 1,96 u kobiet14.
- U pacjentów z nadwagą (BMI 25-30 kg/m2) względne ryzyko rozwoju choroby zwyrodnieniowej stawów wynosi 2,76 u mężczyzn i 1,80 u kobiet.
- Ryzyko ChZS wzrasta średnio o 5% na każdy 1 kg/m 2
- Osoby z BMI >27,5 kg/m2 mają o 50,4% większe ryzyko ChZS w porównaniu z przy BMI <22,5 kg/m2 15.
- Zmniejszenie masy ciała o około 5 kg w ciągu dekady u kobiet średniego wzrostu mogłoby o połowę zmniejszyć ryzyko objawowej choroby zwyrodnieniowej stanu kolanowego16.
- Szacuje się, że objawowa ChZS rozwinie się u 2 na 3 osoby z otyłością16.
- Każdym pięciu dodatkowym kilogramom masy ciała przypisuje się o 36% większe ryzyko rozwoju choroby zwyrodnieniowej stawów17.
- Redukcja masy ciała korzystnie wpływa na oba mechanizmy leżące u podłoża ChZS – zarówno czynniki mechaniczne jak i stan zapalny15
Siła argumentów wynikająca z redukcji masy ciała i aktywności fizycznej jest niedoceniana.
W mojej praktyce niejednokrotnie zdarzały się sytuacje, w których oczekujący pacjenci na operacje endoprotezy, czy artroskopii rezygnowali z operacji, gdyż ich stan istotnie się poprawił po zmniejszeniu wagi. Pacjenci uznawali, że ich stan zdrowia tak mocno się poprawił, że operacja stałą się zbędna. Dla mnie osobiście, to kolejny silny dowód na znaczącą rolę odgrywaną przez masę ciała pacjenta w walce z chorobą zwyrodnieniową stawów.
Aktywność fizyczna
Wbrew obiegowym opiniom, aktywność sportowa nie jest przeciwskazana w ChZS, a co więcej jest wręcz zalecana. Istniej coraz więcej dowodów na jej korzystny wpływ na poprawę leczenia ChZS18. Osoby aktywne w porównaniu z osobami nieaktywnymi, odczuwają mniejsze dolegliwości i deklarują lepszą jakość życia. Ponadto, nie znaleziono dowodów sugerujących przyspieszony postęp choroby zwyrodnieniowej stawów w przypadku aktywności fizycznej poniżej 10 000 kroków dziennie7.Cykliczne obciążanie chrząstki stawu, występujące np. podczas marszu czy joggingu, korzystnie wpływa na fizjologie chrząstki i jej metabolizm. Dodatkowo zaobserwowano, że u osób aktywnych następuje zmniejszenie cytokin zapalnych odpowiedzialnych za niszczenie stawu19.
Ćwiczenia mają wpływ na stan tkanek miękkich wokół stawu, propriocepcje stawów, zapewniając lepszą adaptację stawów do ruchu dzięki rozproszeniu sił kontaktowych w całym łańcuchu kinetycznym20. Jak pisałem, przebieg choroby jest bardzo indywidualny a obraz radiologiczny (stopień zniszczenia stawu) nie koresponduje z objawami. Zatem osoby nawet z dużymi zmianami mogą wciąż dobrze funkcjonować, właśnie w wyniku ich zaangażowania i wykonywanych ćwiczeń.
W swojej praktyce, tłumacząc pacjentowi problem ChZS, wręczam broszurę z zestawem zalecanych ćwiczeń. Spotykam się nadal często z niechętnymi reakcjami pacjentów, którzy oczekują raczej recepty na „tabletkę”.
Tolerancja wysiłku fizycznego jest bardzo indywidualną. Zakres ćwiczeń i intensywność wysiłku powinna być ustalana na podstawie obserwacji własnego ciała, poszukując „kompromisu” pomiędzy obciążeniem a dolegliwościami.
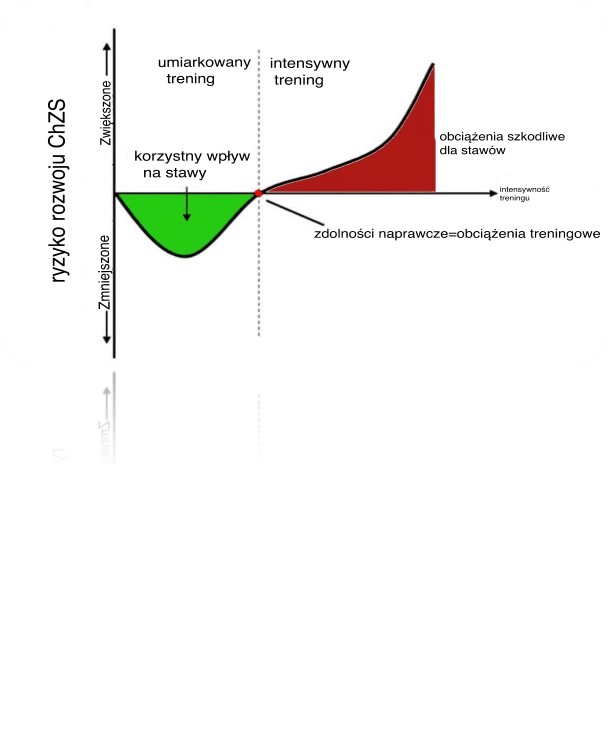
Warto zachęcać pacjentów do codziennej gimnastyki, jazdy na rowerze czy pływania. Osoby, które były do tej pory aktywne, często zadają pytanie, czy mogę nadal biegać? Ze środowiska medycznego (lekarze, fizjoterapeuci) słychać głosy, że bieganie przyczynia się do postępu choroby zwyrodnieniowej. Gdy zgłasza się do nich pacjent-biegacz z objawami choroby zwyrodnieniowej rekomendują zaprzestanie biegania i zmianę dyscypliny. Ja w tej kwestii mam trochę odmienne zdanie a publikowane badania dają biegaczom więcej nadziei. Cykliczne obciążanie stawu, jakie występuje w czasie biegu, korzystnie wpływa na poprawę struktury chrząstki oraz jakość tkanek miękkich. I przekłada się to na lepszą jakością życia!21,22. Odwołam się tu ponownie do słowa kompromis, punktu, w którym obciążenia stawu zrównają się ze zdolnością naprawy.
Zaopatrzenie ortopedyczne.
Przez to określenie rozumiemy zastosowanie różnego rodzaju „sprzętu”, który wspomaga prace stawów. W zależności od potrzeb, zaawansowania choroby i miejsca, mogą to być różne wkładki ortopedyczne, ortezy (stabilizatory stawów), czy laski lub kule łokciowe. W swojej praktyce zwracam pacjentom uwagę na możliwe korzyści wynikające z zastosowania wkładek ortopedycznych. Wkładki ortopedyczne mogą poprawić oś obciążania kończyny, co ma w konsekwencji wpływ nie tylko na stopy, ale również na stawy kolanowe.
Zdjęcie 6.
Używanie wkładek może odciążyć zniszczony przedział stawu kolanowego, przyczyniając się do zmniejszenia dolegliwości. W mało skomplikowany sposób można sobie pomóc. Więcej o tym: https://biegajacyortopeda.pl/porady-ortopedy/stopa-pronujaca-charakterystyka/
Już za tydzień: Aktualne wytyczne w zakresie leczenie farmakologicznego; Czy reklamowane w telewizji preparaty faktycznie działają i odbudowują chrząstkę?; Co rekomendują międzynarodowe towarzystwa medyczne.
Zapraszam do lektury już teraz!
Bibliografia
- Hawker GA. Osteoarthritis is a serious disease. Clin Exp Rheumatol. 2019;37(5):3-6. Accessed February 28, 2021. https://pubmed.ncbi.nlm.nih.gov/31621562/
- Callhoff J, Albrecht K, Redeker I, et al. Disease Burden of Patients With Osteoarthritis: Results of a Cross-Sectional Survey Linked to Claims Data. Arthritis Care Res. 2020;72(2):193-200. doi:10.1002/acr.24058
- Vina ER, Kwoh CK. Epidemiology of osteoarthritis: Literature update. Curr Opin Rheumatol. 2018;30(2):160-167. doi:10.1097/BOR.0000000000000479
- Hunter I, McLeod A, Valentine D, Low T, Ward J, Hager R. Running economy, mechanics, and marathon racing shoes. J Sports Sci. 2019;37(20):2367-2373. doi:10.1080/02640414.2019.1633837
- Madry H, Luyten FP, Facchini A. Biological aspects of early osteoarthritis. Knee Surgery, Sport Traumatol Arthrosc. 2012;20(3):407-422. doi:10.1007/s00167-011-1705-8
- KELLGREN JH, LAWRENCE JS. Radiological assessment of osteo-arthrosis. Ann Rheum Dis. 1957;16(4):494-502. doi:10.1136/ard.16.4.494
- Kraus VB, Sprow K, Powell KE, et al. Effects of Physical Activity in Knee and Hip Osteoarthritis: A Systematic Umbrella Review. Med Sci Sports Exerc. 2019;51(6):1324-1339. doi:10.1249/MSS.0000000000001944
- Alentorn-Geli E, Samuelsson K, Musahl V, Green CL, Bhandari M, Karlsson J. The association of recreational and competitive running with Hip and knee osteoarthritis: A systematic review and meta-Analysis. J Orthop Sports Phys Ther. 2017;47(6):373-390. doi:10.2519/jospt.2017.7137
- Bannuru RR, Osani MC, Vaysbrot EE, et al. OARSI guidelines for the non-surgical management of knee, hip, and polyarticular osteoarthritis. Osteoarthr Cartil. 2019;27(11):1578-1589. doi:10.1016/j.joca.2019.06.011
- Kolasinski SL, Neogi T, Hochberg MC, et al. 2019 American College of Rheumatology/Arthritis Foundation Guideline for the Management of Osteoarthritis of the Hand, Hip, and Knee. Arthritis Care Res. 2020;72(2):149-162. doi:10.1002/acr.24131
- Bruyère O, Honvo G, Veronese N, et al. An updated algorithm recommendation for the management of knee osteoarthritis from the European Society for Clinical and Economic Aspects of Osteoporosis, Osteoarthritis and Musculoskeletal Diseases (ESCEO). Semin Arthritis Rheum. 2019;49(3):337-350. doi:10.1016/j.semarthrit.2019.04.008
- Woods B, Manca A, Weatherly H, et al. Cost-effectiveness of adjunct non-pharmacological interventions for osteoarthritis of the knee. PLoS One. 2017;12(3). doi:10.1371/JOURNAL.PONE.0172749
- Selten EMH, Vriezekolk JE, Nijhof MW, et al. Barriers impeding the use of non-pharmacological, non-surgical care in hip and knee osteoarthritis: The views of general practitioners, physical therapists, and medical specialists. J Clin Rheumatol. 2017;23(8):405-410. doi:10.1097/RHU.0000000000000562
- Guh DP, Zhang W, Bansback N, Amarsi Z, Birmingham CL, Anis AH. The incidence of co-morbidities related to obesity and overweight: A systematic review and meta-analysis. BMC Public Health. 2009;9. doi:10.1186/1471-2458-9-88
- Messier SP, Mihalko SL, Legault C, et al. Effects of intensive diet and exercise on knee joint loads, inflammation, and clinical outcomes among overweight and obese adults with knee osteoarthritis: The IDEA randomized clinical trial. JAMA – J Am Med Assoc. 2013;310(12):1263-1273. doi:10.1001/jama.2013.277669
- Wluka AE, Lombard CB, Cicuttini FM. Tackling obesity in knee osteoarthritis. Nat Rev Rheumatol. 2013;9(4):225-235. doi:10.1038/NRRHEUM.2012.224
- Vincent HK, Heywood K, Connelly J, Hurley RW. Obesity and Weight Loss in the Treatment and Prevention of Osteoarthritis. PM R. 2012;4(5 SUPPL.). doi:10.1016/j.pmrj.2012.01.005
- Gay C, Chabaud A, Guilley E, Coudeyre E. Educating patients about the benefits of physical activity and exercise for their hip and knee osteoarthritis. Systematic literature review. Ann Phys Rehabil Med. 2016;59(3):174-183. doi:10.1016/j.rehab.2016.02.005
- Halilaj E, Hastie TJ, Gold GE, Delp SL. Physical activity is associated with changes in knee cartilage microstructure. Osteoarthr Cartil. 2018;26(6):770-774. doi:10.1016/j.joca.2018.03.009
- Hamann N, Zaucke F, Heilig J, Oberländer KD, Brüggemann GP, Niehoff A. Effect of different running modes on the morphological, biochemical, and mechanical properties of articular cartilage. Scand J Med Sci Sport. 2014;24(1):179-188. doi:10.1111/j.1600-0838.2012.01513.x
- Timmins KA, Leech RD, Batt ME, Edwards KL. Running and Knee Osteoarthritis: A Systematic Review and Meta-analysis. Am J Sports Med. 2017;45(6):1447-1457. doi:10.1177/0363546516657531
- Alentorn-Geli E, Samuelsson K, Musahl V, Green CL, Bhandari M, Karlsson J. The association of recreational and competitive running with Hip and knee osteoarthritis: A systematic review and meta-Analysis. J Orthop Sports Phys Ther. 2017;47(6):373-390. doi:10.2519/jospt.2017.7137
- Chou MM, Vergnolle N, McDougall JJ, et al. Effects of chondroitin and glucosamine sulfate in a dietary bar formulation on inflammation, interleukin-1β, matrix metalloprotease-9, and cartilage damage in arthritis. Exp Biol Med. 2005;230(4):255-262. doi:10.1177/153537020523000405
- Da Cunha AL, De Oliveira LG, Maia LF, De Oliveira LFC, Michelacci YM, De Aguiar JAK. Pharmaceutical grade chondroitin sulfate: Structural analysis and identification of contaminants in different commercial preparations. Carbohydr Polym. 2015;134:300-308. doi:10.1016/j.carbpol.2015.08.006
- Osteoarthritis (OA) | Arthritis | CDC. Accessed January 8, 2022. https://www.cdc.gov/arthritis/basics/osteoarthritis.htm