Chondromalacja – częsty problem, niestety!
Moi Drodzy,
Tym razem chciałem przybliżyć jeden z terminów, który często niepokoi moich pacjentów. Chondromalacja to termin, z którym większość pacjentów styka w momencie lektury wyników badań USG lub rezonansu magnetycznego stawów.
Chondromalacja to medyczne określenie uszkodzenia chrząstki szklistej w stawie.
Z racji powszechności problemów z kolanem, najczęściej termin-chondromalacja pojawia się w opisie badania stawu kolanowego, ale chondromalacja nie ogranicza się tylko do kolana, może dotyczyć wszystkich stawów.
Zacznijmy jednak od początku.
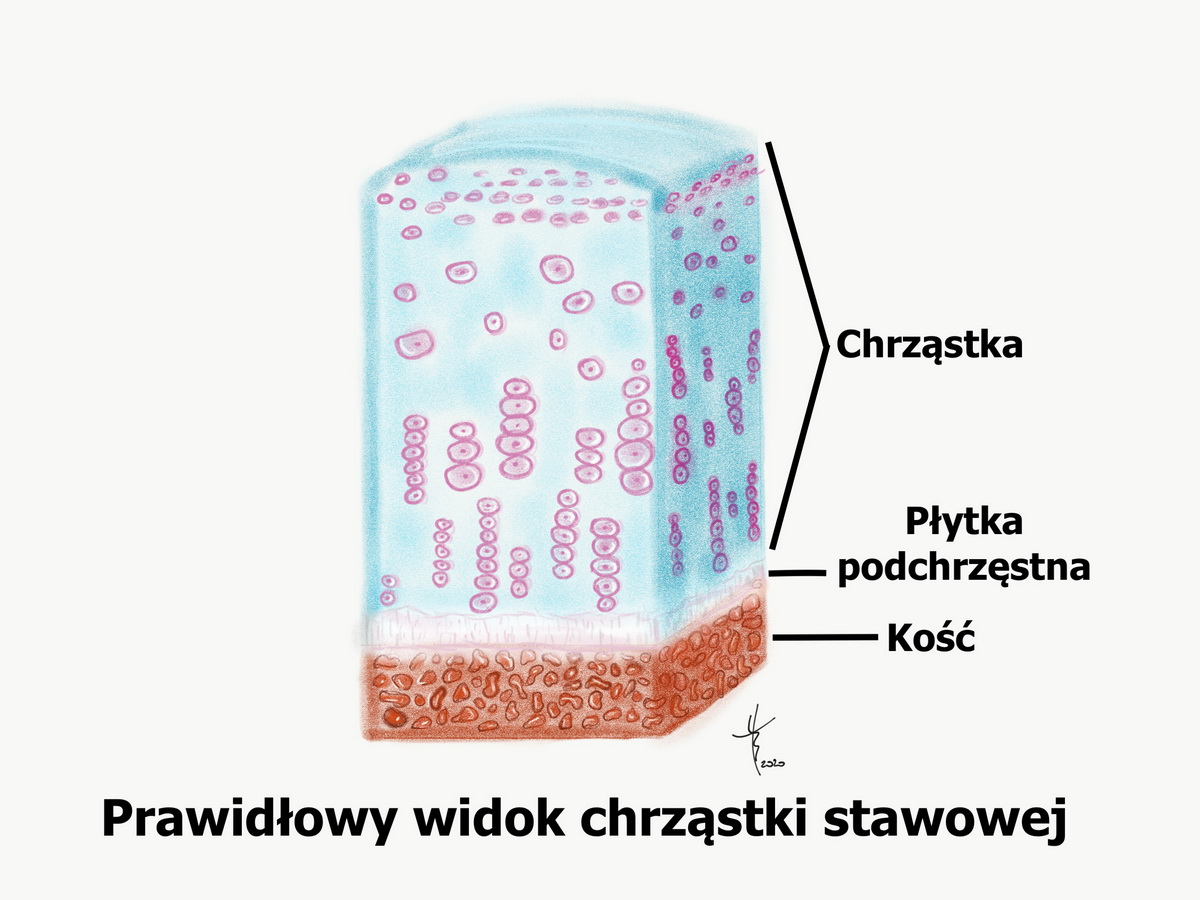
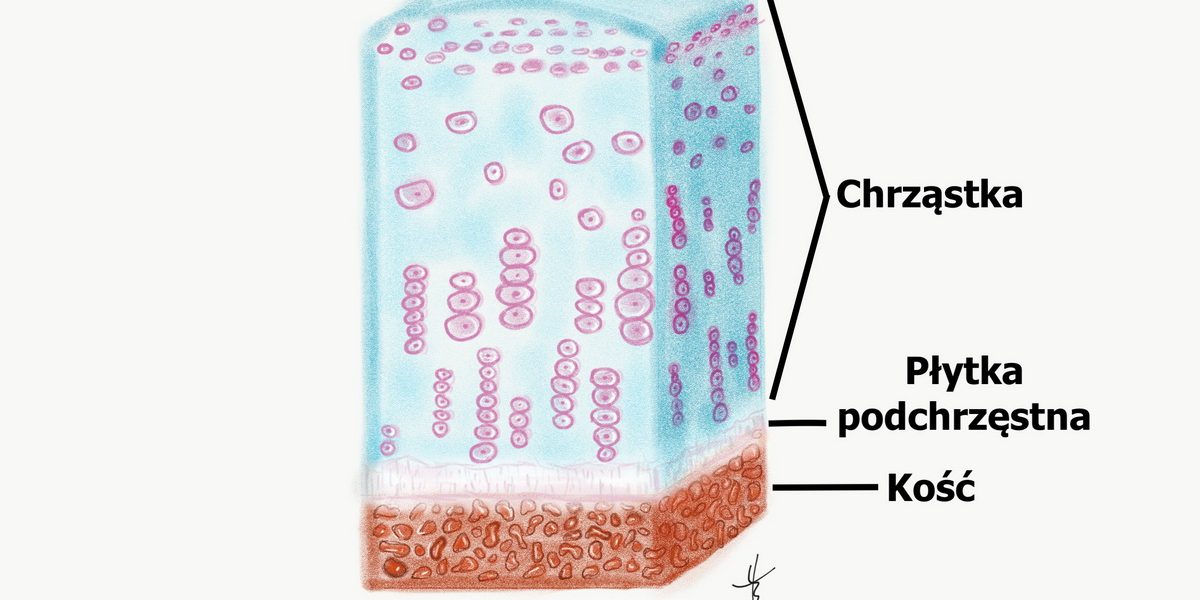
Rysunek1
Autor: Tomasz Borkowski
Chrząstka należy do tkanki łącznej podporowej, a u człowieka występują 3 rodzaje chrząstki.
- chrząstka szklista -która pokrywa końce stawowe kości i jest głównym elementem stawu Rysunek 1.
- chrząstka sprężysta – występuje w małżowinie usznej i ścianie przewodu słuchowego
- chrząstka włóknista- występuje w krążku międzykręgowym (dysku międzykręgowym), krążkach stawowych żuchwy i obojczyka
Chrząstka szklista u osoby dorosłej pokrywa końce stawowe kości, buduje staw i to nią będziemy się zajmować. Charakteryzuje się dużą twardością i sprężystością, ma niski współczynnik tarcia i jest odporna na duże obciążenia. Wśród różnych rodzajów chrząstek, chrząstka szklista występuje najczęściej. U dzieci, aż do okresu pokwitania, chrząstka szklista występuje w chrząstce nasadowej i odpowiada za wzrost kości. Po zakończeniu wzrostu, u dorosłego człowieka, chrząstka szklista występuje na powierzchniach stawowych, w krtani, tchawicy, dużych oskrzelach oraz żebrach.
Odporność na obciążanie, sprężystość, a zarazem sztywność chrząstka szklista zawdzięcza swojej budowie, na która składają się:
- komórki chrząstki- chondrocyty
- istota międzykomórkowa
Kluczowa w chrząstce jest istota międzykomórkowa, zbudowana z włókien tkanki łącznej (kolagen typu II) oraz istoty podstawowej, którą budują konglomeraty proteoglikanów (siarczan chondroityny, siarczan keratanu) połączone nicią kwasu hialuronowego (kwas hialuronowy).
Proteoglikany mają zdolność wiązania cząstek wody, co nadaje chrząstce szklistej sprężystość (70% masy chrząstki stanowi woda).
U dzieci i rosnącej młodzieży chrząstka szklista posiada potencjał do samoistnej naprawy. Niestety, ta zdolność wraz z wiekiem zanika. Chrząstka szklista dorosłego człowieka nie naprawi się samoistnie, a co gorsza u osób starszych dochodzi do naturalnej dezintegracji tkanki chrzęstnej, jej rozmiękania i spluszowacenia.
Chrząstka ulega zużywaniu i niszczeniu, co określamy właśnie terminem chondromalacji. Chrząstka szklista nie posiada własnych naczyń krwionośnych, które by ją odżywiały. Proces odżywiania chrząstki odbywa się poprzez dyfuzję, jednak zdolność ta z wiekiem się pogarsza, co przyspiesza proces jest zużywania.
Niestety proces niszczenia chrząstki może być indukowany i przyspieszony przez:
- urazy- zadziałanie jednorazowo dużej energii na staw
- choroby ortopedyczne- martwica kostno-chrzęstna (ostoeochondritis disecans OCD)
- niestabilności stawów (więcej w art. więzadło krzyżowe)
- zaburzenia osi kończyny (więcej w art. osteotomia), nieprawidłowy tor ruchu (więcej w art. kolano biegacza)
- choroby zapalne stawów np. choroby reumatyczne
- choroby metaboliczne np cukrzyca
- pierwotną chorobę zwyrodnieniową stawów (czytaj więcej w art. choroba zwyrodnieniowa stawów)
- przeciążenia-nadwaga
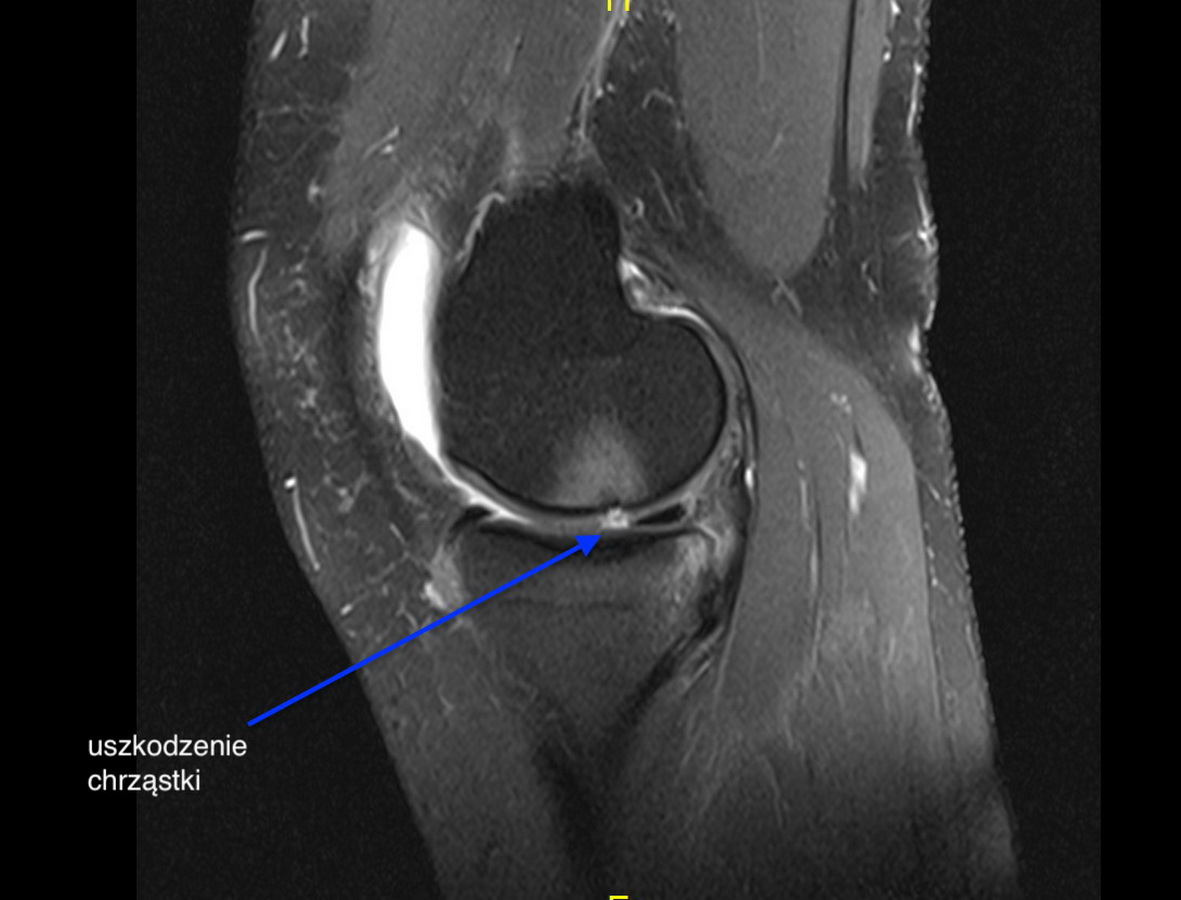
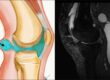
Zdjęcie 1
uszkodzenie chrząstki – chondromalacja IV stopnia kłykcia przyśrodkowego kości udowej w badaniu rezonansu magnetycznego
Klinicznym objawem zużywania się chrząstki jest ból, uczucie tarcia, przeskakiwania w stawie, a w okresach zaostrzeń bólu, może temu towarzyszyć wysięk i obrzęk.
Należy przy tym, z cała mocą zaznaczyć, że poza przypadkami urazowymi i martwicą kostno-chrzęstną, proces zużywania nie ogranicza się jedynie do chrząstki, ale obejmuje cały staw wraz z innymi jego elementami (łąkotkami, warstwą podchrzęstną kości, błoną maziową, więzadłami). Fakt ten ma kluczowe znaczenie dla zrozumienia, że zużywanie stawu nie ogranicza się jedynie do chrząstki, ale jest chorobą całego staw.
Badaniem dodatkowym, które pozwala na dokładną ocenę chrząstki stawowej jest badanie rezonansu magnetycznego (więcej w art.: diagnostyka kolana). Zdjęcie 1.
Wykorzystanie technik artroskopowych w leczeniu stawów, pozwoliło nie tylko na właściwą oceną makroskopową uszkodzeń chrzęstnych w stawie, ale również na zastosowanie lepszych i skuteczniejszych technik leczenia. Na tej podstawie, można było usystematyzować i sklasyfikować uszkodzenia.
Obecnie stosuje się 2 klasyfikacje uszkodzeń chrząstki- stopnie chondromalacji, skalę wg Outerbridge’a i skale wg ICRS (International Cartilage Repair Society), istnieją drobne różnice pomiędzy nimi, ale obie opierają się na głębokości uszkodzeń chrzęstnych:
- Stopień I to jedynie rozmiękanie i obrzęk chrząstki, rysunek 2
- Stopień II – w chrząstce pojawiają się szczeliny, pęknięcia, które nie są głębsze, niż połowa grubości chrząstki, rysunek 3
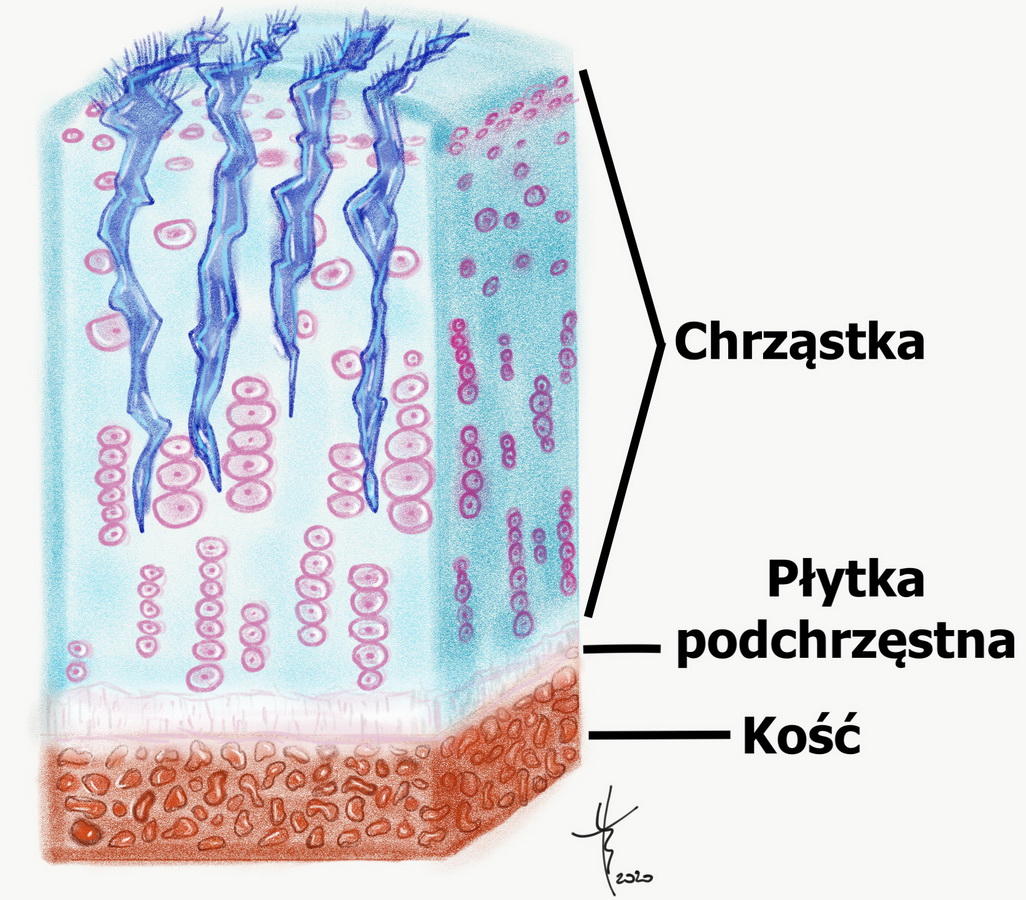
- Stopień III – szczeliny sięgają ponad połowę grubości chrząstki, rysunek 4
- Stopień IV uszkodzenie są głębokie, sięga aż do warstwy podchrzęstnej kości
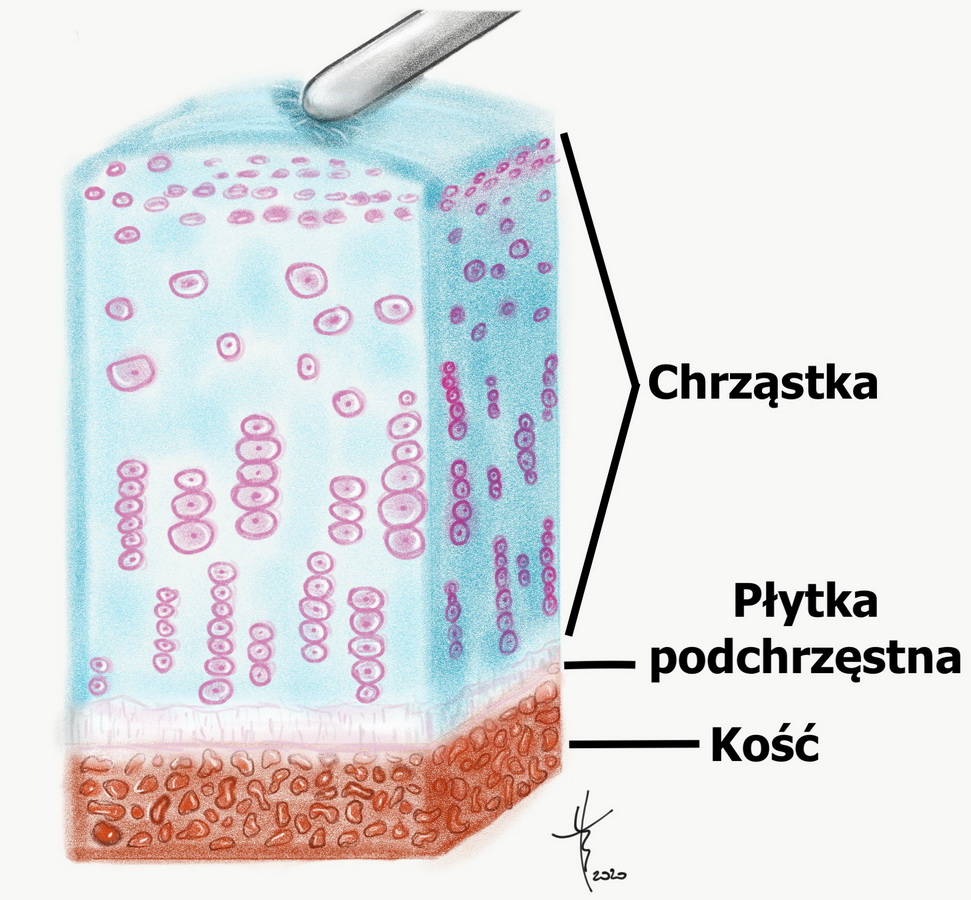
Chondromalacja 1 stopnia, jedynie rozmiękanie chrząstki.
Rysunek2
Autor: Tomasz Borkowski
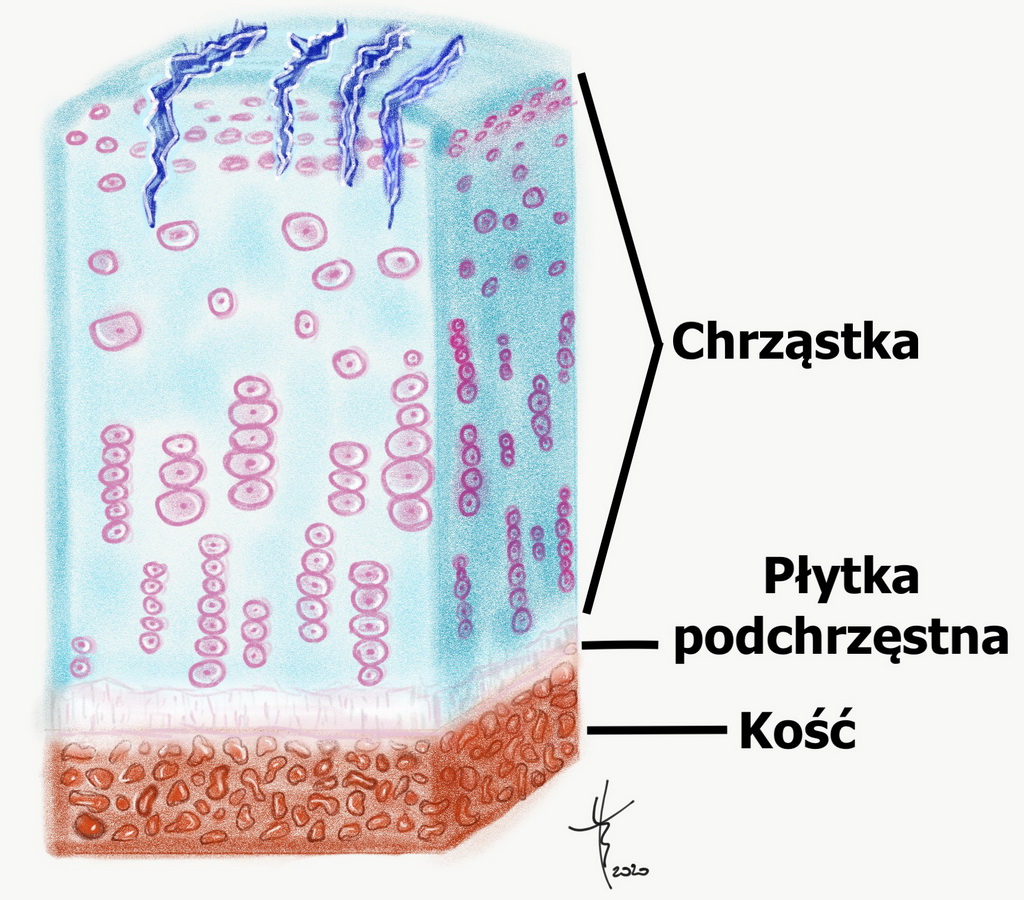
Chondromalacja 2 stopnia, powierzchowne pęknięcia w chrząstce.
Rysunek3
Autor: Tomasz Borkowski
Chondromalacja 3 stopnie, uszkodzenia są głębsze niż połowa grubości chrząstki.
Rysunek4
Autor: Tomasz Borkowski
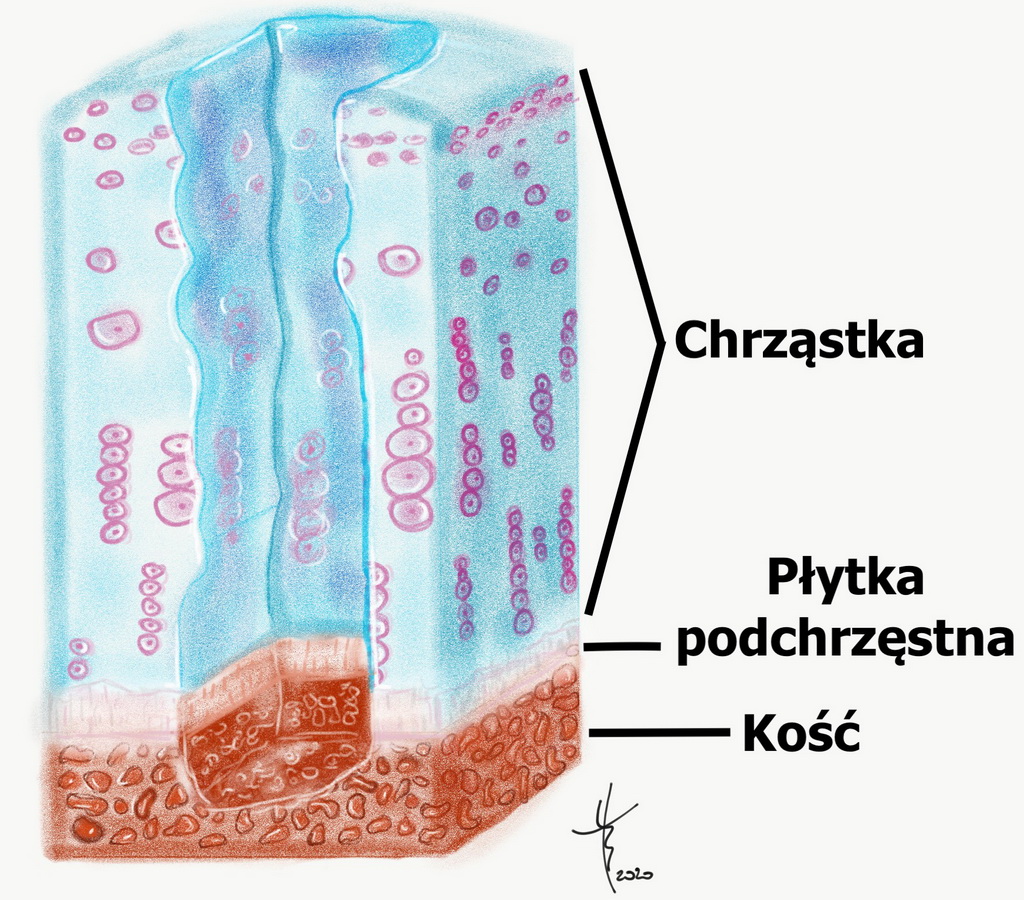
Chondromalacja 4 stopnia, głębokie uszkodzenie chrząstki sięgające do warstwy podchrzęstnej kości
Rysunek5
Autor: Tomasz Borkowski
Z racji braku ukrwienia chrząstki, ogranicza to jej możliwości samoistnej naprawy. Niestety nie ma możliwości by chrząstka naprawiła się samoistnie do takiego stanu jak sprzed uszkodzenia. Planując leczenie, każdy przypadek należy rozpatrywać indywidualnie, w oparciu o analizę czynników ryzyka niszczenia chrząstki, towarzyszących schorzeń, wieku, oczekiwań chorego co do aktywności sportowej. Każdą procedurę naprawczą powinno poprzedzać możliwa eliminacja czynników ryzyka i towarzyszących uszkodzeń (np naprawa więzadłowa stawu, korekcja osi kończyny, poprawa toru ruchu). Leczenie koncentruje się na odtworzeniu ubytku, jego pokryciu tkanką o przypominającą i o zbliżonych właściwościach do chrząstki szklistej. Celem leczenia operacyjnego uszkodzeń chrząstki jest pokrycie ubytku blizną chrzęstną (chrząstka włóknistą), co w konsekwencji prowadzi do wyeliminowanie bólu i poprawy funkcji stawu. Postęp medycyny obecnie pozwala zaoferować kilka rozwiązań operacyjnych, które można zastosować, w zależności od wieku, rozległości, miejsca uszkodzenia:
- Techniki powierzchniowe: koblacja, shaving
- Mikrozłamania- uzyskanie wypływu komórek szpiku z kości (cross link komórki krwi) pozwala na stymulacje gojenia, zdjęcie 2
- Membrany kolagenowe -pokrycie ubytku
- Autogenne przeszczepy chrzęstno-kostne (OATS)
Bardzo często spotykam się z pytaniem jak leczyć chondromalacje stopnia I i II? Często informacja o chondromalacji I, II , jest opisana w badaniu, którego celem wykonania była diagnostyką uszkodzeń łąkotek, bądź też wiązadeł. Uszkodzenia stopnia I i II chrząstki to nie są wskazaniem do leczenie operacyjnego. W takich przypadkach należy poinstruować
pacjenta o potrzebie modyfikować styl życia, zwracając uwagę na ćwiczenia, ruch, należytą masę ciała. Takie postępowanie można wspomóc iniekcją kwasu hialuronowego lub lekami z grupy SYSADOA (zobacz również: link leki na stawy). Niestety proces zużywania chrząstki (zwyrodnienia) nie jest odwracalny, ale właściwe postępowanie pozwala na jego powstrzymanie, pozwalając na bycie aktywny, w tym również bieganie.
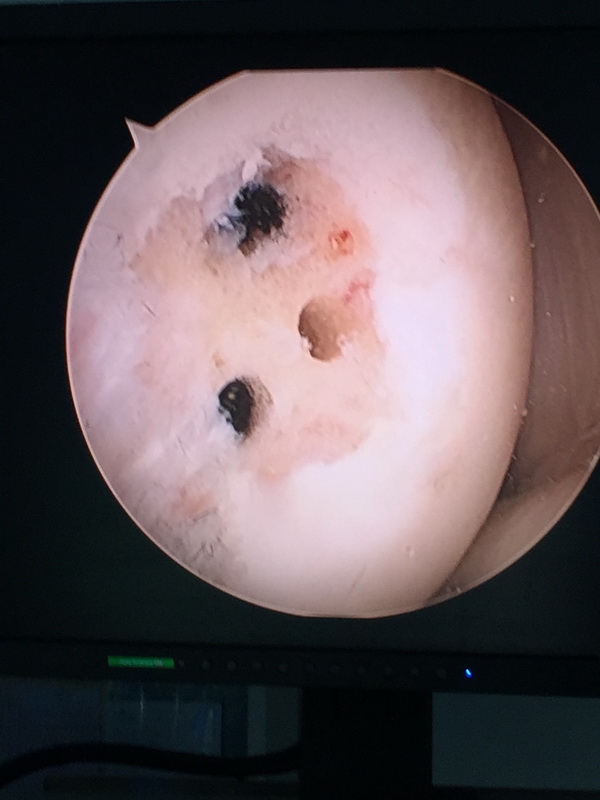
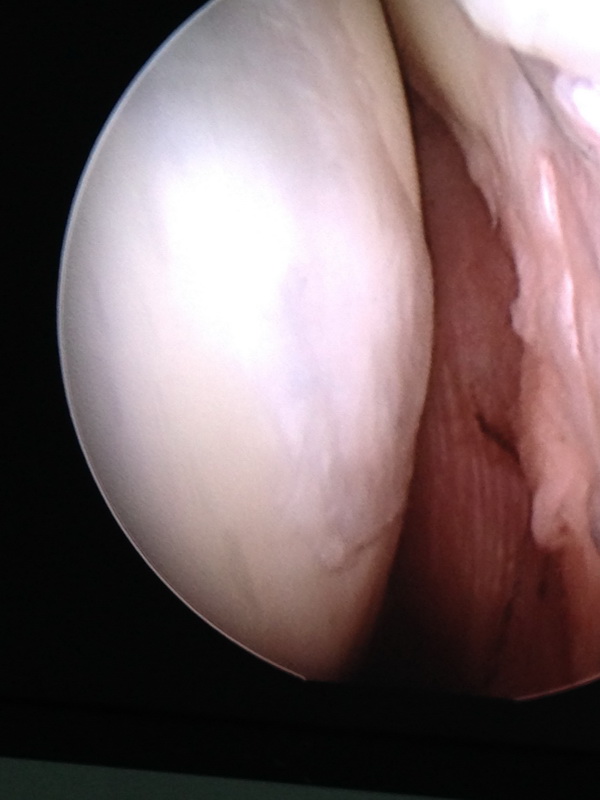
Zdjęcie 2 i 3
uszkodzenie chrząstki-chondromalacja IV stopnia. Podczas artroskopii wykonano nawiercenia w celu uzyskania wypływu komórek mesenchymalnych szpiku, majacych duży potencjał gojenia. Poniżej obraz wygojenia uszkodzenia u tego samego chorego, po 6 miesiącach.